Specializace
RENTGEN
Skiagrafie je diagnostická metoda pro zobrazení tvrdých i měkkých lidských tkání, která využívá rentgenové záření. Funguje na principu rozdílné hodnoty pohlcení procházejícího svazku RTG záření v různých tkáních. Výsledný obraz je zachycován na citlivý materiál – rentgenový film či detekční systém přístroje (tímto se právě metoda odlišuje od skiaskopie, kde je daný obraz pouze pozorován, avšak není zachycen na záznamové médium). Z obrazu poté můžeme odhadnout vnitřní stavbu či poranění vyšetřovaného orgánu nebo struktury. Nejčastěji se tato metoda používá k vyšetření kostí, zubů a kloubů, ale lze jí zobrazit i měkké tkáně jako jsou např. svaly či plíce. Je to jedna z prvních diagnostických metod u většiny onemocnění.
Při většině snímkování se dělají dvě projekce z důvodu dvojrozměrnosti obrazu – předozadní (anteroposterior) a boční. Díky tomu je možné zjistit prostorové uložení zobrazených struktur. Výjimkou jsou snímky hrudníku, které se dělají zadopředně (posteroanterior). Důležité je přitom označit snímky písmeny L nebo P (v závislosti na levé/pravé straně) a signofotem, který obsahuje základní údaje o pacientovi.
Rentgenové paprsky pronikají lidským tělem. Při jejich průchodu dochází k různému stupni zeslabení (pohlcení záření), což nám dovolí zobrazit tkáně na speciální RTG filmy. Vzniklý obraz je negativ, na kterém lze rozpoznat jednotlivé struktury těla projasněním a zastíněním. Jasnější místa představují struktury absorbující více záření, zato tmavá místa jsou struktury, kde je absorbováno záření méně. K vyhodnocení snímků se používá přístroj zvaný negatoskop. Využívá se tvrdých technik, kdy je snímkování pořizováno při napětí rentgenky nad 100 kV (např. pro snímkování plic, tvrdých tkání) a měkkých technik při napětí do 45 kV (např. snímkování prsu). Pro snížení radiační zátěže obsluhy i pacientů je nutné používat filtrování a clonění RTG svazku. Primární filtr (clona) slouží k pohlcování nízkoenergetických fotonů a umisťuje se v blízkosti rentgenky. Sekundární filtry (Lysholmova clona s nepohyblivou mřížkou pro snímkování za nepříznivých podmínek - na lůžku nebo operačním sále nebo lépe Buckyho clona, která se nepravidelně pohybuje a tudíž nevrhá ostrý stín na výsledný snímek) se umisťují mezi pacienta a filmovou kazetu, kde funguje jako past na rozptýlené fotony.
- Metoda přímé digitalizace (DR)– expozice detekována přímo ve speciálním detektoru, jenž je součástí přístroje; okamžitá generace obrazové informace.
- Metoda nepřímé digitalizace (CR)– obrazová dokumentace se získává,,čtením“ (digitalizací informace z folie ve speciálním digitizéru).
Aby se dosáhlo většího kontrastu a citlivost metody, používá se ke snímkování speciální RTG filmy s výrazně silnější emulzní vrstvou a vyšším podílem halogenidů stříbra.
Lékařská sonografie
Princip
Do těla vyšetřovaného pacienta je vysíláno ultrazvukové vlnění vytvářené piezoelektrickým měničem o frekvenci 2–18 MHz a intenzitě maximálně 10 Wm−2. Měkké tkáně se chovají jako tekutina, ultrazvukové vlnění je jen podélné s průměrnou rychlostí 1540 ms−1. Akustická impedance, a tedy i rychlost šíření ultrazvukového vlnění, však není ve všech tkáních zcela stejná, tkáně mají rozdílnou akustickou impedanci. Na rozhraní dvou tkání s odlišnou akustickou impedancí jsou vhodné podmínky pro částečný odraz vlnění. V ideálním případě je plocha rozhraní kolmá na směr šíření ultrazvukového vlnění a odražené vlnění může být registrováno. Aby bylo vůbec možné registrovat odražené vlnění, vysílá se ultrazvuk v mikrosekundových impulzech s opakovací frekvencí řádově 102–103 Hz a registruje se intenzita odražených signálů i doba, za jakou se po vyslání vrátí do senzoru. Protože intenzita ultrazvukového vlnění klesá exponenciálně, je třeba pro dobrou vizualizaci detekovaný signál dále upravit; k tomu se používá zesílení signálu úměrné době, která uplynula od jeho vyslání.
Protože vzduch má pro ultrazvukové vlnění velmi vysokou impedanci, je třeba zajistit, aby vlnění procházelo jen vodním prostředím. Obvyklým řešením je důkladné pokrytí
Ortopantomogram OPG
První OPG bylo provedeno v roce 1959 v Helsinkách, do běžné praxe se dostal v 80. letech minulého století. Nyní patří mezi hlavní zobrazovací metody ve stomatologii. Měl by být vykonáván při každé vstupní prohlídce, preventivně pak jednou za 2-5 let, podle stavu dentální hygieny.
- Klasický OPG snímek má rozměry 15 cm × 30 cm, někdy 30 cm × 12 cm.
- Všechny struktury jsou na OPG mírně zvětšené (1,25–1,35×).
- Doba expozice činí přibližně 15 sekund.
- Hlava pacienta je stabilizována díky kefalostatu.
- Camperova linie je rovnoběžná se zemí.
- Ochranná vesta ano, ale límec ne - způsoboval by artefakty.
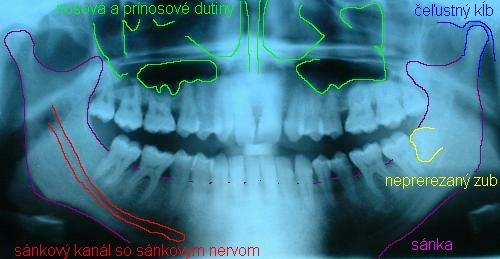
Využití v diagnostice
- Zubní kazy (v závislosti na kvalitě snímku),
- Periapikální patologie,
- Cysty,
- Radices relictae,
- Tumory,
- Retinované/semiretinované zuby,
- Zlomeniny,
- Resorpce kosti (parodontologie),
- Některé poruchy TMK,
- Cizí tělesa v čelistní dutině (částečně).
Výhody
Hlavní výhodou OPG je fakt, že na jednom snímku je zachycená situace v obou čelistech a okolních strukturách. Tím, že je snímek pořízen v jedné době, tak se dosti sníží radiační zátěž - pro zobrazení situace v obou čelistech bychom při bite-wingu potřebovali minimálně 6 snímků, a i tak bychom neměli zdaleka tak velký přehled, u apikální projekce by bylo potřeba minimálně 14 snímků. Jedno OPG se rovná přibližně čtyřem intraorálním snímkům.
Nevýhody
Nevýhodou OPG je určitá míra zkreslení, typické OPG je přibližně 1,25x zvětšené, dochází k sumacím a při špatném provedení se často setkáváme s "burn-out efekty". Deformace obrazu je výrazná ve frontální části a úhlu mandibuly. Další nevýhodou je poměrně obtížné zhotovení tohoto snímku u dětí, kvůli špatné spolupráci.
SMLUVNÍ POJIŠŤOVNY






